Афакия глаза: причины, симптомы, диагностика и лечение
Афакией называется отсутствие хрусталика глаза. Патология чаще носит приобретенный характер и развивается после хирургического удаления структуры (например, при лечении катаракты) или тяжелых травм. Крайне редко встречается врожденная форма. Пациенты с афакией часто сталкиваются с размытостью изображения, нарушением аккомодации и повышенной чувствительностью к свету. Коррекция производится с помощью индивидуально подобранных очков, контактных или интраокулярных линз.
Строение и функции хрусталика
Чтобы понять, что такое афакия глаза и почему такое состояние требует коррекции, необходимо разобраться, что собой представляет хрусталик. Это небольшая, упругая структура, образованная прозрачными белками (преимущественно коллагеном) и имеющая форму линзы. Она расположена непосредственно за радужной оболочкой напротив зрачка.
Основная задача хрусталика — это фокусировка световых лучей. Он может менять свою кривизну за счет цинновых связок, прикрепленных к капсуле. При их натяжении линза становится более плоской, при расслаблении — округлой. Это меняет угол преломления света, за счет чего человек может фокусировать взгляд на близких и далеких объектах.

Причины афакии
В зависимости от причины афакия может быть врожденной и приобретенной. Врожденная форма возникает в результате нарушения развития хрусталика в эмбриональном периоде. Он может не сформироваться или рассосаться еще до рождения младенца. Как правило, причиной являются генетические мутации или негативные воздействия на плод (перенесенные будущей мамой инфекции, интоксикации, вредные привычки).
Приобретенная форма патологии может возникнуть в любом возрасте, чаще всего на фоне хирургического удаления хрусталика. Поводом к операции может быть катаракта, тяжелая инфекция, серьезная травма глаза. Реже афакия возникает из-за вывиха или подвывиха хрусталика, из-за чего он перестает выполнять свои функции.
Классификация
Наиболее важное значение имеет классификация афакии в зависимости от происхождения на врожденную и приобретенную формы. Приобретенная патология, в свою очередь, может быть:
- травматическая: возникает из-за повреждения глаза с сильным смещением или потерей хрусталика;
- послеоперационная: результат хирургического удаления;
- спонтанная: крайне редкий случай, когда хрусталик рассасывается или выпадает без явной травмы или операции.
Также отсутствие хрусталика глаза бывает односторонним и двусторонним. Это во многом определяет преобладающую симптоматику.
Симптомы афакии
Афакичный глаз — это система, лишенная возможности правильно преломлять световые лучи. Утрата важного свойства приводит к характерной симптоматике:
- снижение остроты зрения: размытость изображения, невозможность четко видеть без коррекции;
- дрожание радужки (иридодонез): колебание оболочки при движениях глаза из-за отсутствия хрусталика;
- потеря аккомодации: неспособность фокусироваться на близких объектах, что осложняет чтение и работу вблизи;
- двоение изображения, особенно выраженное при односторонней афакии;
- повышенная светочувствительность;
- затуманенность зрения, ощущение «пелены» или нечеткости;
- нарушение бинокулярного зрения: трудности с оценкой расстояния до предмета, их объема;
- астенопические симптомы: усталость глаз, головная боль, раздражительность при зрительных нагрузках.
При врожденной афакии признаки проявляются постепенно, а при травматической или послеоперационной — более резко. Если проблема возникла после повреждения глаза, к симптомам нередко добавляются боль, отек окружающих тканей, иногда — видимые травмы век, глазного яблока и т. п.
Диагностика афакии
Диагностика афакии начинается с детального сбора анамнеза: врач выясняет время появления симптомов, возможные причины (травмы, операции на глазах), наличие врожденных патологий или сопутствующих заболеваний. При осмотре специалист оценивает состояние глазного яблока, проверяет реакцию зрачка и наличие характерных признаков, например, дрожания радужки. Следующий этап — тщательный офтальмологический осмотр, в который входят:
- визометрия: определение остроты зрения с коррекцией и без;
- рефрактометрия: выявление изменений рефракции, характерных для афакии; как правило, это выраженная дальнозоркость;
- биомикроскопия: осмотр переднего отрезка глаза, которое позволяет выявить отсутствие хрусталика и оценить состояние других структур;
- офтальмоскопия: исследование глазного дна для исключения сопутствующих патологий сетчатки и зрительного нерва;
- ультразвуковое исследование (В-сканирование): используется при невозможности полноценного осмотра в щелевой лампе; позволяет убедиться в отсутствии хрусталика или оценить его положение при вывихе или подвывихе, обнаружить повреждения стекловидного тела и другие проблемы;
- гониоскопия: осмотр угла передней камеры глаза; при афакии отмечается его углубление.
Важное значение имеет тест с фигурками Пуркинье-Сансона. Это метод диагностики, основанный на оценке отражения света от поверхностей глаза. При нормальном зрении хрусталик дает три четких изображения тестового объекта, а при афакии одно из них исчезает. Проба помогает подтвердить диагноз без сложного оборудования. Его проводят с помощью офтальмоскопа или щелевой лампы, направляя свет под разными углами.
Осложнения
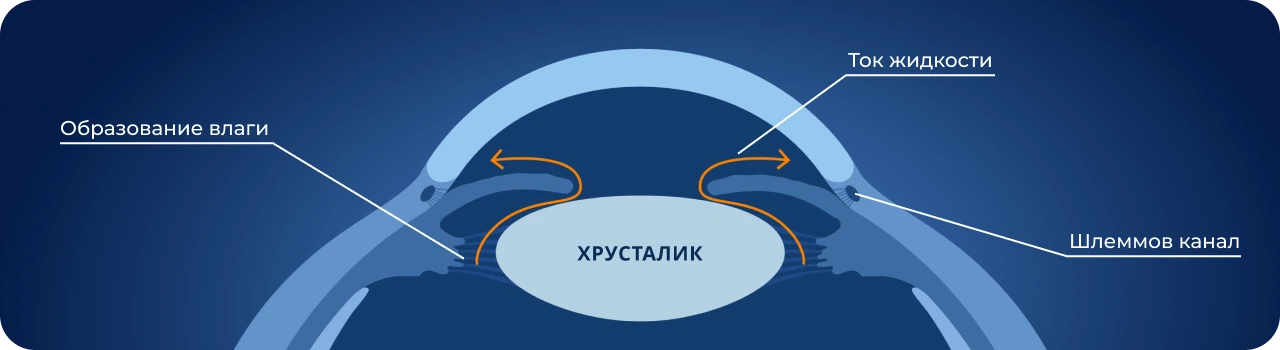
Без лечения и коррекции афакия неизбежно приводит к неприятным осложнениям со стороны зрительной системы. Наиболее часто встречается вторичная глаукома, вызванная нарушением оттока внутриглазной жидкости из-за смещения структур глаза. Возможны отслойка сетчатки на фоне повышенной нагрузки, макулярный отек. При односторонней патологии нередко развивается анизейкония (разница в размере изображений на сетчатке), приводящая к головным болям и зрительному дискомфорту. У детей с врожденной афакией возможно развитие амблиопии («ленивого глаза») из-за отсутствия четкого изображения на сетчатке в критический период формирования зрения.
Лечение афакии
Современные методы коррекции афакии направлены на восстановление рефракции и максимально возможную компенсацию утраченной функции хрусталика. Выбор способа лечения зависит от возраста пациента, причины проблемы и сопутствующих патологий.
Методы коррекции зрения
Наиболее простым методом коррекции афакии являются очки. Они применяются преимущественно при двусторонней форме патологии, особенно у пациентов, которым противопоказаны другие методы.

Очки с сильными линзами (от +10 до +12 дптр) компенсируют отсутствие хрусталика, но имеют существенные недостатки: увеличение изображения на 25–30%, ограничение поля зрения и искажения на периферии. На сегодняшний день этот метод применяется нечасто из-за выраженного дискомфорта. Он используется у пациентов, которым противопоказаны другие способы, а также иногда выступает в качестве временной меры в ожидании операции.
Контактные линзы — это более физиологичный способ коррекции, особенно при односторонней афакии. Мягкие или жесткие изделия уменьшают разницу в размере изображения между глазами, что важно для сохранения бинокулярного зрения. Однако они требуют тщательного ухода и регулярной замены, а также могут вызывать осложнения (кератиты, гипоксию роговицы).

Интраокулярные линзы (ИОЛ) — это наиболее эффективный и физиологичный способ коррекции афакии. Нередко установку ИОЛ производят одновременно с удалением хрусталика. Изделия помещают внутрь капсулы (реже в переднюю или заднюю камеру глаза) в свернутом состоянии через небольшой разрез роговицы. Там они расправляются и занимают правильное положение, фиксируясь с помощью ножек. Линза берет на себя функции хрусталика, корректируя гиперметропию. Современные модели могут также устранять астигматизм, защищать глаза от ультрафиолета и т. п.

Особенности лечения афакии у детей
У детей с врожденной афакией коррекцию начинают как можно раньше (желательно в первые месяцы жизни), чтобы предотвратить развитие амблиопии. Предпочтение отдается контактным линзам, а после 2–3 лет рассматривается вопрос об имплантации ИОЛ. Операция требует тщательного подбора оптической силы с учетом роста глаза. Дополнительно назначают аппаратное лечение и окклюзию для предотвращения косоглазия и стимуляции равномерного развития обоих глаз. Регулярное наблюдение у офтальмолога позволяет своевременно корректировать лечение и избежать осложнений.
Прогноз и профилактика
При своевременной и полноценной коррекции афакии прогноз благоприятный. Современные методы (ИОЛ, контактные линзы) позволяют добиться высокой остроты зрения и сохранить качество жизни. При поздней диагностике или отсутствии лечения возможны осложнения: амблиопия, глаукома, отслойка сетчатки.
Специфических методов профилактики афакии нет. К общим мерам относятся:
- защита глаз от травм, в том числе на производстве и при занятиях спортом;
- регулярные осмотры у офтальмолога, особенно после 40 лет для раннего выявления и лечения катаракты;
- своевременное лечение офтальмологических заболеваний;
- контроль хронических болезней, которые могут повысить риск катаракты (сахарный диабет, гипертония, атеросклероз);
- соблюдение рекомендаций врача после операций на глазах.
Афакия — серьезное состояние, требующее комплексного подхода к диагностике и лечению. Благодаря современным методам коррекции пациенты могут сохранить высокое качество зрения. Главное — вовремя обратиться к офтальмологу и выполнять все его рекомендации.











