Эндокринная офтальмопатия — симптомы и лечение
Один из самых ярких и заметных глазных симптомов тиреотоксикоза — выраженное пучеглазие. Это проявление эндокринной офтальмопатии — патологии, при которой страдают мягкие ткани глазницы. Болезнь выпученных глаз требует комплексного лечения: устранения причины и купирования воспалительного процесса. В некоторых случаях пациентам необходимо хирургическое вмешательство.

Определение болезни. Причины заболевания
Эндокринная офтальмопатия (ЭОП) — это хроническое аутоиммунное заболевание, которое является следствием поражения щитовидной железы. Оно сопровождается поражением жировой клетчатки и мышц глазницы, которое влияет на состояние глазных яблок.
Распространенность
Частота встречаемости патологии в популяции довольно высока: она развивается примерно у 3 людей из 100. При этом женщины болеют в 5–7 раз чаще мужчин. Обычно ЭОП обнаруживается в возрасте 40–60 лет, в редких случаях встречается у детей и подростков. У мужчин патология проявляется сильнее, выше риск осложнений.
Причины эндокринной офтальмопатии
У 9 из 10 пациентов ЭОП ассоциируется с болезнью Грейвса-Базедова, остальные 10% приходятся на другие патологии щитовидной железы, в частности, аутоиммунный тиреоидит. Предрасполагающими факторами являются:
- вирусные и бактериальные инфекции;
- вредные привычки: курение, употребление спиртных напитков;
- избыточное воздействие ультрафиолета;
- радиоактивное излучение;
- острые и хронические интоксикации, особенно солями тяжелых металлов;
- нарушение работы иммунной системы, в том числе на фоне сахарного диабета.
Также прослеживается наследственная предрасположенность. Если родители или близкие родственники человека страдают от эндокринной офтальмопатии, вероятность ее развития выше. Риск ассоциируется с рядом генов, передающихся из поколения в поколение.
Патогенез
Эндокринная офтальмопатия (ЭОП) относится к аутоиммунным патологиям. В основе ее патогенеза лежит аномальная активность иммунитета. При болезни Грейвса-Базедова образуются антитела, которые атакуют не только клетки щитовидной железы, но и жировую клетчатку, расположенную между орбитой и глазным яблоком, а также глазодвигательные мышцы. В этих тканях развивается активное воспаление. Ткани сначала отекают, увеличиваются в объеме, затем подвергаются фиброзу (рубцеванию).
Формы и стадии развития ЭОП
Существует несколько вариантов классификации ЭОП. В зависимости от преобладающей симптоматики выделяют следующие формы патологии.
- Тиреотоксический экзофтальм (псевдоэкзофтальм): характеризуется выраженным тиреотоксикозом и ростом объема мускулатуры глазницы. Отек тканей отсутствует.
- Отечный экзофтальм: у пациентов отмечается воспаление и отек мягких тканей глазницы.
- Эндокринная миопатия характеризуется поражением глазодвигательной мускулатуры. Воспалительный процесс становится причиной рубцевания и нарушения функции мышц, что приводит к снижению подвижности глаз.
По мере прогрессирования заболевания одна форма нередко переходит в другую. Также выделяют три степени тяжести патологии. При легкой симптомы минимальны, качество зрения не страдает. Умеренно тяжелая ЭОП характеризуется выраженными клиническими проявлениями, которые влияют на зрение. При тяжелой форме патологии высок риск осложнений, в частности, поражения зрительного нерва.
Основываясь на выраженности симптомов, врачи выделяют 7 классов эндокринной офтальмопатии:
- 0 класс: клинические проявления отсутствуют;
- 1 класс: имеются слабые признаки, в частности, замедление движения века при закрытии глаза;
- 2 класс: краснеют и отекают веки, слизистая оболочка;
- 3 класс: присутствует заметное выпячивание глаза;
- 4 класс: пациент жалуется на двоение в глазах;
- 5 класс: веки не смыкаются полностью, что приводит к воспалению и изъязвлению роговицы;
- 6 класс: страдает зрительный нерв, появляются нарушения зрения.
Также существует шкала CAS (Clinical Activity Score), которая дает возможность точно определить степень активности эндокринной офтальмопатии и оценить прогноз для пациента. Основные параметры включают 7 пунктов:
- боль за глазным яблоком, возникшая без видимой причины;
- болевые ощущения при взгляде вверх или вниз;
- покраснение век;
- покраснение слизистой оболочки глаза;
- отек век;
- отек конъюнктивы;
- покраснение и отек слизистой в углу глаза (полулунной складки).
Каждый симптом из этого списка добавляет 1 балл. Их сумма определяет активность заболевания. Результат 0–2 балла говорит о неактивной стадии патологии. Если итог 3 и выше, ставится диагноз активной ЭОП и назначается лечение. При оценке состояния пациента в динамике используются три дополнительных параметра: увеличение выпячивания глазного яблока на 2 мм и более, ограничение подвижности на 8 градусов или более, снижение зрения на 0,1 диоптрий и более. Баллы выставляются, если эти изменения произошли за 2–3 месяца.
Симптомы эндокринной офтальмопатии
Признаки ЭОП нарастают постепенно по мере прогрессирования заболевания. Основными проявления включают:
- симметричное, двустороннее выпячивание глаза (экзофтальм, пучеглазие; реже встречаются односторонние и/или асимметричные поражения;
- появление видимой полосы склеры между краем радужной оболочки и веком (ретракция);
- дрожание век;
- симптом Мебиуса: нарушение схождения глаз при взгляде на близкорасположенный предмет;
- выраженное урежение моргания;
- невозможность полностью закрыть глаза (длины век не хватает, чтобы охватить всю поверхность глазного яблока).

Поскольку человек с ЭОП не может полноценно моргать, со временем у него появляются признаки раздражения оболочек глаза: покраснение конъюнктивы и ее отек, расширение мелких капилляров, ощущение песка или инородного тела под веками, боли внутри орбиты. Глаза становятся чувствительными к свету, развивается выраженное слезотечение. Появляется ощущение пелены в поле зрения.
При вовлечении в процесс глазодвигательных мышц пациент жалуется на двоение, связанное с ограничением подвижности глазного яблока. Если на фоне ЭОП начинает страдать зрительный нерв, острота зрения постепенно снижается.
Осложнения
Эндокринная офтальмопатия — это опасное состояние, которое может пагубно отразиться на зрительной функции. Одно из наиболее частых осложнений — кератопатия, поражение роговицы глаза. Оно развивается из-за неполного смыкания век, когда оболочка становится чрезмерно сухой. Это приводит к инфицированию, изъязвлению, появлению рубцов. Существует риск разрыва (перфорации). Также лагофтальм становится причиной рецидивирующих конъюнктивитов и иридоциклитов.
Нарушение движения глаз на фоне поражения мускулатуры может привести к выраженному косоглазию, исчезновению бинокулярного зрения, постоянному двоению предметов, а также псевдоглаукоме — повышению внутриглазного давления из-за нарушения оттока жидкости. В тяжелых случаях глазное яблоко становится полностью неподвижным.
При сильном пучеглазии развивается оптическая нейропатия — поражение зрительного нерва, вызванное его натяжением и сдавливанием отечными тканями. Это состояние чревато необратимой потерей зрения. Крайне редко пациенты сталкиваются с подвывихом глазного яблока, который становится следствием чрезмерного его выпячивания.
Диагностика
Обследование пациента с эндокринной офтальмопатией требует совместной работы офтальмологов и эндокринологов. При необходимости подключаются врачи других специальностей. Окулист собирает жалобы и анамнез, выявляет возможные факторы риска, спрашивает о наличии хронических глазных патологий. Затем проводится базовый офтальмологический осмотр: диагностика зрения (визометрия, авторефрактометрия, периметрия), тонометрия, обследование поверхностных и глубоких участков. Также определяется подвижность глаз, степень лагофтальма при его наличии.
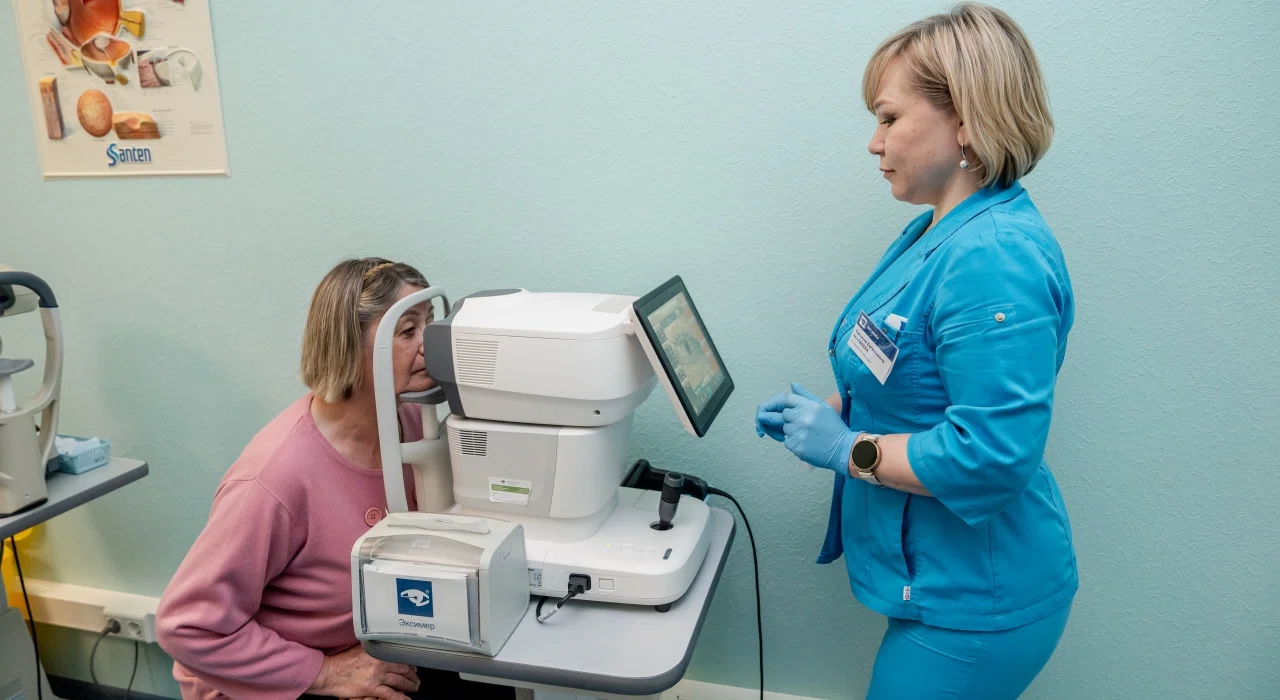
Лабораторная диагностика
Пациент посещает лабораторию и сдает анализы на:
- Т3 и Т4 (трийодтиронин и тироксин), ТТГ (тиреотропный гормон);
- пробы для выявления антител к рецепторам ТТГ, тиреоглобулину и тиреопероксидазе, а также антиядерных антител.
Эти исследования позволяют оценить функцию щитовидной железы, выявить исходную патологию. В некоторых случаях может потребоваться дополнительная диагностика: общий анализ крови, бактериологическое исследование отделяемого из глаза (при воспалительном процессе).
Инструментальная диагностика
Обследования нужны для оценки состояния глазного яблока (ОКТ, УЗИ), глазницы и тканей внутри нее (УЗИ, КТ, МРТ). Дополнительно проводится УЗИ щитовидной железы, при необходимости — ее биопсия.
Дифференциальная диагностика
Подробное обследование позволяет отличить ЭОП от других патологий, сопровождающихся сходной симптоматикой. Врачи исключают доброкачественные и злокачественные опухоли глазницы, переломы костей, образующих ее стенки, посттравматические гематомы, а также воспалительные процессы инфекционного происхождения (ретробульбарный целлюлит).
Лечение эндокринной офтальмопатии
Эндокринная офтальмопатия требует комплексного лечения, которое включает восстановление функционирования щитовидной железы, если это возможно, купирование аутоиммунного воспаления, а также предотвращение осложнений со стороны роговицы, конъюнктивы, зрительного нерва.
Эндокринолог назначает препараты, направленные на лечение тиреотоксикоза. Иногда показана терапия радиоактивным йодом. Для остановки воспаления используются глюкокортикоиды, в некоторых случаях — моноклональные антитела. При тяжелом течении дополнительно назначают лучевую терапию. Для профилактики осложнений используют увлажняющие, антисептические, противовоспалительные капли и мази. В качестве поддержки применяется селен, иногда — лютеин для глаз.

При недостаточной эффективности консервативной терапии, высоком риске поражения зрительного нерва, а также при выраженном косметическом дефекте рекомендовано хирургическое лечение.
- Декомпрессия орбиты: частичное иссечение костной ткани, дающее возможность уменьшить экзофтальм и снизить давление на зрительный нерв.
- Пластика глазодвигательных мышц для хирургической коррекции косоглазия.
- Пластика век (блефаропластика) для восстановления полноценного смыкания глазной щели и предотвращения поражения роговицы.
Большинство вмешательство проводится в плановом порядке после предварительной стабилизации состояния пациента.
Профилактика эндокринной офтальмопатии
Наиболее эффективный способ профилактики заболевания — своевременное выявление и лечение патологий щитовидной железы. Каждый пациент с болезнью Грейвса должен помнить, что эндокринная офтальмопатия — это одно из самых частых осложнений. Требуется максимально пристальное внимание к собственному здоровью, регулярный прием назначенных препаратов и периодические контрольные осмотры у офтальмолога. Дополнительные меры профилактики включают:
- защиту глаз: ношение темных очков в солнечную погоду, недопущение травм;
- соблюдение правил гигиены: мытье рук перед прикосновением к глазам;
- правильную эксплуатацию контактных линз;
- отказ от курения и употребления спиртных напитков;
- использование увлажняющих капель при сухости и т. п.

Соблюдение этих правил поможет как сократить риск эндокринной офтальмопатии, так и снизить вероятность осложнений при уже имеющемся заболевании.
Часто задаваемые вопросы
Что такое эндокринная миопатия?
Это разновидность офтальмопатии, при которой страдают глазодвигательные мышцы. Синдром включает косоглазие, ограничение подвижности глазных яблок, двоение в глазах.
Почему возникает эндокринная миопатия?
Патология развивается, когда организм начинает вырабатывать антитела к собственным тканям. Они атакуют глазодвигательные мышцы, вызывая их воспаление и рубцевание (фиброз).
Что такое пульс-терапия при эндокринной офтальмопатии?
Пульс-терапия — это метод лечения, при котором высокие дозы глюкокортикоидов вводятся внутривенно короткими курсами.
Зачем назначают селен при эндокринной офтальмопатии?
Селен используется для снижения окислительного стресса и воспаления в тканях глазницы. Он особенно эффективен при легкой и среднетяжелой форме болезни, уменьшает отек и улучшает состояние глаз. Препарат также используется при диабетической ретинопатии и других фоновых ретинопатиях.
Какие капли для глаз назначают при эндокринной офтальмопатии?
Используются симптоматические средства: увлажняющие при пересушивании роговицы, противовоспалительные при кератите или конъюнктивите, капли для снижения внутриглазного давления при вторичной глаукоме.
Когда назначают блефаропластику при эндокринной офтальмопатии?
Пластика век проводится при выраженном пучеглазии, когда глазная щель не смыкается полностью.
Источники
- Киселева Т. А., Валеева Ф. В., Газизова И. И., Бареева Л. Т., Абакумова А. А. Эндокринная офтальмопатия // ПМ. 2019. №6-1.
- Болотова Н. В., Филина Н. Ю., Поляков В. К., Алдашкин С. Ю. ЭНДОКРИННАЯ ОФТАЛЬМОПАТИЯ И МЕТОДЫ ЕЕ ДИАГНОСТИКИ // ПМ. 2020. №6.
- Бровкина Алевтина Федоровна Эндокринная офтальмопатия: реальность и перспективы // Офтальмол. ведомости. 2012. №2.
- Петунина Н. А., Трухина Л. В., Мартиросян Н. С. Эндокринная офтальмопатия: современный взгляд // Пробл. эндокр.. 2012. №6.
- Никонова Л. В., Тишковский С. В., Гадомская В. И., Давыдчик Э. В., Дорошкевич И. П. Современные подходы к терапии эндокринной офтальмопатии // Журнал ГрГМУ. 2019. №1.











